Klinik für Innere Medizin und Gastroenterologie - Schwerpunkte & Interdisziplinarität
Schwerpunkte
Die diagnostische und interventionelle Endoskopie ist ein besonderer Schwerpunkt und stellt das Herzstück unserer Klinik dar. Mit der Endoskopie steht eine Methode zur Verfügung, mit der auf schonende Weise im Magen-Darm-Trakt sowie im Bereich der Gallenwege Diagnostik erfolgen kann. Zudem bietet die Endoskopie bei vielen Erkrankungen eine Therapiemöglichkeit. Zum Beispiel kann bei sehr frühen Stadien von Krebserkrankungen durch die Endoskopie eine schonende Entfernung des Tumors erfolgen und so eine größere Operation vermieden werden. Unsere Klinik bietet alle modernen endoskopischen Verfahren an und verfügt im Bereich der Endoskopie über eine überregionale Expertise.
Hierfür stehen in vier neu eingerichteten Endoskopieräumen Videoendoskope der neuesten Generation mit der Möglichkeit der digitalen Datenerfassung zur Verfügung. Daneben stehen zwei voll ausgestattete Sonographieräume bereit, in denen Ultraschalluntersuchungen durchgeführt werden.
Durch die Vorhaltung eines 24h-Stunden Notfall-Endoskopiedienstes können Patienten rund um die Uhr endoskopiert werden.
Die Patienten werden entsprechend der Leitlinien während und nach der Untersuchung bezüglich ihres Kreislaufes überwacht, die Sterilisation der Geräte erfolgt nach höchsten Hygienestandards. So kann eine maximale Patientensicherheit gewährleistet werden.
Routinemäßig bieten wir neben der diagnostischen Gastroskopie (Spiegelung von Speiseröhre, Magen und Zwölffingerdarm), Rekto-Sigmoidoskopie (Spiegelung des Enddarms und des S-förmigen Teils des Dickdarms), Koloskopie (Spiegelung des Dickdarms), Endosonographie (Ultraschall "von innen"), endoskopisch retrograden Cholangio-Pankreatikographie (Darstellung der Gallenwege und des Bauchspeicheldrüsengangs), Ballonenteroskopie (Spiegelung des Dünndarms) und Kapselendoskopie (Schlucken einer kleinen Videokamera, die Aufzeichnungen des Darmes macht) und der Cholangioskopie (Spiegelung der Gallenwege) auch sämtliche interventionelle endoskopische Verfahren an. Hierzu gehören:
- Sämtliche Blutstillungsverfahren durch Sklerosierung, Fibrin- oder Histoacryl-Klebung, Argon-Plasma-Koagulation, Gummibandligatur, Endo-Clip, OTS-Clip und Endo-Loop, Hemospray
- Fremdkörperentfernung
- Ballondilatation, Bougierung und Stenting sämtlicher Stenosen des Gastrointestinaltraktes
- Papillotomie, Sphinkteroplastie, Steinextraktion und Stent-Implantation zur Behandlung der Gallenwegs- und Pankreaserkrankungen
- Modulare Choledochoskopie (SpyGlass) und elektrohydraulische Lithotrypsie
- Fäkaler Mikrobiomtransfer (Stuhltransplantation) bei rezidivierenden Infektionen mit Clostridium difficile
- Photodynamische Therapie und Radiofrequenzablation von Gallengangsstenosen
- Endosonographisch-endoskopische Drainage von Pankreas-Pseudozysten und Punktion erkrankten Gewebes, transgastrale Nekrosektomien bei entzündlichen Pankreaserkrankungen
- Endosonographisch-gestützte Anlage einer Gastrojejunostomie als palliative Maßnahme bei Patienten mit Magenausgangsstenose
- Abtragung gastrointestinaler Tumore, Polypen, sonstigem erkranktem Gewebe (z.B. Barrett) durch Diathermie, Argon-Plasma (Hybdrid-APC), Radiofrequenz (Barrx), verschiedenen Mukosektomietechniken wie der endoskopischen Mukosaresektion (EMR), der endoskopischen Submucosadissektion (ESD) oder der endoskopischen Vollwandresektion (FTRD)Endoskopische Platzierung von Ernährungssonden und perkutanen Gastrostomien oder Jejunostomien
- Endoskopisch assistierte Vakuumschwammtherapie bei Nahtinsuffizienzen nach abdominalchirurgischen Eingriffen
- Endoskopische Spaltung von Zenker-Divertikeln (auch als Z-POEM)
- motorisierte Spiralenteroskopie (Powerspirale)
- Behandlung von Motilitätsstörungen der Speiseröhre mittels peroraler oesophagealer endoskopischer Myotomie (POEM)
- Behandlung der funktionellen Magenausgangsstenose oder der Gastroparese durch endoskopische Pylorotomie (G-POEM)
- Sonographisch gesteuerte Punktionen von Tumoren, Ergüssen, Abzessen und Organen, ggf. auch unter Anwendung der Kontrastmittelsonographie
- Mikrowellenablation von Lebertumoren
Auch in der Funktionsdiagnostik bieten wir neben den gängigen Verfahren neuste Techniken an. So können wir mit der High-Resolution-Manometrie Motilitätsstörungen der Speiseröhre mit der bestmöglichen Methode anbieten. Weiterhin werden alle wesentlichen Funktionsteste des Magen-Darm-Traktes durchgeführt (sog. H2- und 13C-Atemteste). Hiermit können Nahrungsmittelunverträglichkeiten oder auch eine bakterielle Fehlbesiedlung des Dünndarms nachgewiesen werden.
Sollten Sie Fragen haben oder möchten Sie einen Termin vereinbaren, scheuen Sie sich nicht, uns zu kontaktieren:
Verantwortliches Personal und Terminvergabe
Chefarzt
Tel. 02405 62-1321
Fax 02405 62-1322
Terminvergabe Endoskopie und Sonographie:
Tel. 02405 62-3223
Fax 02405 62-3213
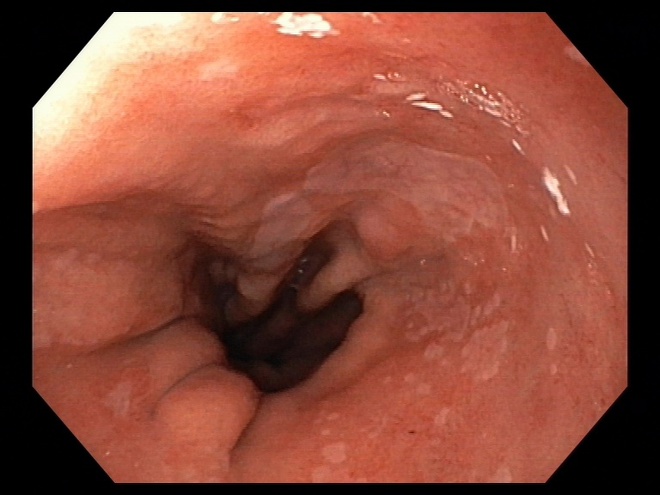
Dieses Endoskopiebild zeigt den Blick auf den unteren Teil der Speiseröhre mit dem Übergang in den Magen. Man erkennt noch die weißlichen Inseln mit normaler Schleimhaut der Speiseröhre (Plattenepithel). Die restliche Schleimhaut stellt aber Barrettepithel dar.
Stellt sich endoskopisch der Verdacht auf eine Barrettschleimhaut, sollten auf jeden Fall Proben (Biopsien) aus der Schleimhaut während der Magenspiegelung entnommen werden, um diese dann unter dem Mikroskop feingeweblich untersuchen zu können. Damit kann zum einen die Verdachtsdiagnose eines Barrett-Ösophagus bestätigt werden und zum anderen auch nach Zellveränderungen (Dysplasien) gefahndet werden. Entscheidend bei der Magenspiegelung ist natürlich, dass Dysplasien nicht übersehen werden. Bei größeren Barrettarealen geben dabei ungezielte Schleimhautproben nur eine trügerische Sicherheit, da dabei selbstverständlich nur eine absolute Minderheit des gesamten Barrettareals erfasst wird. Damit mit der größten möglichen Sicherheit alle Dysplasien detektiert werden, sollte eine sehr sorgfältige Beurteilung der Barrettschleimhaut erfolgen. Untersuchungen haben klar zeigen können, dass sowohl die Dauer der Untersuchung als auch die Erfahrung des Untersuchers hierfür eine entscheidende Rolle spielen. Ein weiterer wesentlicher Faktor ist die technische Ausstattung. Alle Endoskopien sollten mit hochauflösenden Endoskopen durchgeführt werden. Der Einsatz von speziellen Techniken kann hierbei die Auflösung und Qualität der Untersuchung deutlich verbessern. Die Schleimhautoberfläche kann hiermit detaillierter dargestellt werden, so dass im Fall von auffälligen Bereichen eine gezielte Biopsie entnommen werden kann.
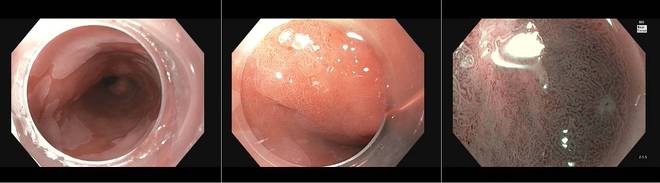
Im linken Bild ist in Übersicht ein größeres Barrettareal dargestellt. Mit dem hochauflösenden Endoskop können mögliche auffällige Bereiche besser visualisiert werden (mittleres Bild). Erst der Einsatz spezieller virtueller Färbetechniken wie z.B. Narrow-Band Imaging (NBI) in Kombination mit einer Vergrößerung (Near Focus) ermöglicht allerdings die Darstellung der genauen Oberflächendetails (rechtes Bild). Hier zeigt sich eine deutlich veränderte Oberfläche mit chaotischem Verlauf der winzigen Gefäße. In der gezielten Biopsie konnte eine hochgradige Dysplasie (HGIEN) nachgewiesen werden.
Alle Patienten mit nachgewiesenem Barrett sollten in ein Überwachungsprogramm aufgenommen werden. Das Überwachungsintervall richtet sich nach dem Ergebnis der feingeweblichen Untersuchung:
Barrett-Oesophagus ohne Dysplasie:
- Kontrolle nach einem Jahr
- wenn weiterhin keine Dysplasie und Länge des Barrett < 3cm (Short-Barrett): nächste Kontrolle nach vier Jahren.
- wenn weiterhin keine Dysplasie und Länge des Barrett > 3cm (Long-Barrett): nächste Kontrolle nach drei Jahren.
- Kontroll-Endoskopie alle 6 Monate im ersten Jahr
- dann jährlich
- alternativ kann eine Ablation (s.u.) durchgeführt werden
Barrett-Oesophagus mit geringgradiger Dysplasie (LGIEN) und sichtbarer Läsion:
- endoskopische Entfernung mittels Kappen-Mukosektomie
- endoskopische Entfernung mittels Kappen-Mukosektomie oder ESD
- nachfolgend Ablation der nicht-dysplastischen Barrettareale
Ziel der Ablation ist die Zerstörung des erkrankten Gewebes mit Nachbildung der physiologischen, gesunden Plattenepithel-Schleimhaut der Speiseröhre. Zur Anwendung kommt dieses Verfahren entweder beim Barrett-Ösophagus mit geringgradigen Dysplasien (LGIEN) oder Nachbehandlung eines nicht-dysplastischen Rest-Barrett nach endoskopischer Resektion höhergradiger Dysplasien. Das Verfahren wird im Rahmen einer Endoskopie durchgeführt, ist sehr schonend mit einer nur geringen Komplikationsrate und dauert je nach Größenausdehnung des zu behandelnden Areals 15 bis 30 Minuten. Möglicherweise sind bei großen Schleimhautbereichen mehrere Sitzungen zur vollständigen Behandlung notwendig. Das Risiko einer nachfolgenden Verengung der Speiseröhre aufgrund von Narbengewebe ist sehr gering, da bei diesem Verfahren nur die oberste Schleimhautschicht verschorft wird. Mittels Ablation lässt sich in 70-80% der Fälle eine langfristige komplette Neubildung gesunder Speiseröhrenschleimhaut erzielen. Barrettschleimhaut ist dann nicht mehr nachweisbar und damit besteht auch kein Risiko erneuter Dysplasien mehr. Mittlerweile gibt es 2 verschiedenen Techniken der Ablation, welche wir an unserem Krankenhaus anbieten, und die wir Ihnen im Folgenden darstellen wollen.
Radiofrequenzablation (RFA)
Die Radiofrequenzablation ist die Standardtechnik zur Ablation und es existiert eine langjährige Erfahrung mit diesem Verfahren. Die Barrett-Schleimhaut wird hierbei schonend über eine kurze Erwärmung mittels hochfrequenter Radiowellen beseitigt. Eine Elektrode wird unter endoskopischer Sicht in Höhe der zu behandelnden Schleimhaut platziert und an die Schleimhaut angedrückt. Nun erfolgt die Abgabe der Radiofrequenzenergie. Hierüber werden die entsprechenden Schleimhautareale durch die entstehende Hitze verschorft. Je nach Größe des zu behandelnden Areals können unterschiedliche Elektroden individuell für den Patienten ausgewählt werden. Insbesondere bei größeren Arealen ist dies die Ablationsmethode der Wahl.
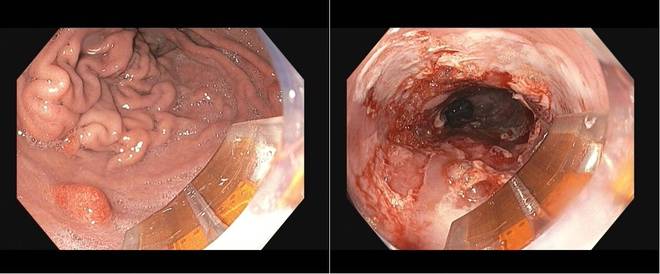
Im gezeigten Beispiel handelt es sich um einen Patienten mit einem länger streckigen Barrett mit histologisch nachgewiesener geringgradiger Dysplasie (LGIEN). Im linken Bild ist der Übergang vom Magen (mit Falten) zur Speiseröhre gezeigt. Auf der Spitze des Endoskops ist der RFA-Katheter platziert und nun wird durch Anpressen des Katheters unter zusätzlicher Abgabe von Strom eine schrittweise RFA mit Beginn am ösophagocardialen Übergang durchgeführt. Das rechte Bild zeigt die Barrettschleimhaut der Speiseröhre direkt nach der RFA. Zu sehen ist der frische Wundschorf der obersten Schleimhautschicht.
Ablation mit Hybrid-Argonplasmakoagulation (Hybrid-APC)
Eine Alternativ zur RFA stellt die Hybrid-APC dar. Die APC ist eine spezielle Methode zur thermischen Koagulation („Verkochung") krankhaften Gewebes durch einen Hochfrequenzstrom. Bei der APC wird dieser über ionisiertes Argongas („Argonplasma") geleitet. Um auf der einen Seite einen ausreichenden Effekt auf die Barrettschleimhaut zu erzielen und auf der anderen Seite aber eine zu tiefe Eindringtiefe der Koagulation zu vermeiden, wird vor Behandlung mittels APC ein Wasserschutzkissen appliziert. Über einen speziellen Katheter kann sowohl das Wasserschutzkissen aufgebaut als auch die nachfolgende APC-Koagulation durchgeführt werden. Mit diesem Verfahren können Barrettareale sehr gezielt und unkompliziert behandelt werden.
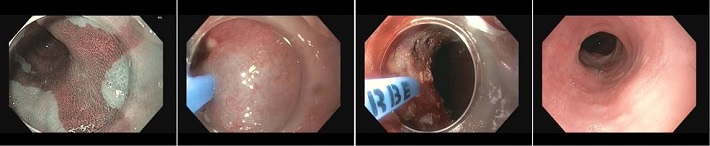
Bei diesem Patienten wurde im Jahr zuvor ein Barrettfrühkarzinom mittels ESD-Technik erfolgreich entfernt. In linken Bild kommt nun der nicht-dysplastische Restbarrett zur Darstellung (aufgenommen im NBI-Modus). Bei der Hybrid-APC wird nun zunächst ein Wasserkissen unter der Schleimhaut gebildet (2. Bild von links) und anschließend mit APC die Schleimhautoberfläche verschorft (2. Bild von rechts). Das ganz rechte Bild zeigt die Schleimhaut der Speiseröhre 3 Monate nach der Behandlung mit Hybrid-APC. Dabei zeigt sich eine komplette Neubildung intakter Plattenepithelschleimhaut.
Endoskopische Resektion allgemein
Ein Barrett-Ösophagus mit sichtbarer Läsion bei bioptischem Nachweis einer geringgradigen Dysplasie (LGIEN), höhergradige Dysplasien und Frühkarzinome sollten endoskopisch entfernt werden. Im Gegensatz zu den ablativen Verfahren erfolgt die vollständige Aufarbeitung des entfernten Gewebes durch den Pathologen, so dass auch nachträglich nicht erfasste HGIEN oder Karzinome detektiert werden können. Bei Karzinomen wird so auch die Tiefenausdehnung erfasst, was maßgeblich ist für die definitive Therapieentscheidung. Im Falle von Karzinomen, welche nur die oberflächlichsten Schleimhautschichten befallen haben, ist die endoskopische Entfernung die Therapie der Wahl. Hiermit wird, wie bei einer Operation, in praktisch allen Fällen Heilung erzielt. Allerdings entfällt das Risiko einer größeren Speiseröhrenoperation und mit der endoskopischen Resektion bleibt die Speiseröhre in ihrer Kontinuität und Funktion vollständig erhalten. Natürlich gibt es auch bei der endoskopischen Resektion gewisse Risiken wie z.B. Blutung oder Entstehung einer Enge aufgrund vermehrter Narbenbildung. In den Händen eines erfahrenen Untersuchers sind diese Risiken allerdings sehr überschaubar. Mittlerweile gibt es mehrere Techniken der endoskopischen Resektion, die in unserer Abteilung routinemäßig angewendet werden und die wir Ihnen im Folgenden genauer darstellen möchten.
Klassische Kappenmukosektomie (Kappen-EMR)
Dieses Verfahren ist die älteste Technik zur endoskopischen Entfernung von flachen Veränderungen im Bereich der Speiseröhre. Hierbei wird zunächst ein Sicherheitskissen aus Wasser und einem Färbstoff unter das dysplastische Barrettareal gespritzt. Hebt sich der Bereich, der abgetragen werden soll an, so ist dies ein Zeichen dafür, dass sich der erkrankte Bereich wirklich nur auf die oberste Schleimhautschicht beschränkt und somit auch sicher abgetragen werden kann. Eine zur Abtragung notwendige Drahtschlinge wird vorne in eine auf die Spitze des Endoskops aufgebrachten Kappe eingelegt. Jetzt kann die Schleimhaut an der Stelle, die entfernt werden soll, in die Kappe eingesaugt und die Drahtschlinge zugezogen werden. Mit Hilfe von Strom erfolgt das Ausschneiden des mit der Schlinge gefassten Stück Schleimhaut. Durch die entstehende Hitze beim Abtragen der Läsion kommt es gleichzeitig bereits zu einer automatischen Blutstillung, so dass Nachblutungen selten sind. Mit dieser Technik können jeweils bis zu 15mm große Stücke abgetragen werden. Im Falle von größeren dysplastischen Arealen können mit dieser Technik auch mehrere Stücke („piecemeal“) in einer endoskopischen Untersuchung abgetragen werden. Allerdings muss genau darauf geachtet werden, dass die jeweiligen Abtragungsflächen genau aneinander angrenzen, damit kein krankes Gewebe verbleibt.
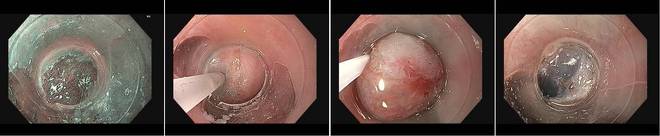
Das linke Bild zeigt eine Barrettschleimhaut mit höhergradiger Dysplasie. Zunächst wird ein Sicherheitskissen in die Wand der Speiseröhre eingespritzt (2. Bild von links). Dann wird die oberflächlichste Schicht der Schleimhaut in die Kappe eingesaugt, die Elektroschlinge zugezogen und anschließend das gefasste Gewebestück abgetrennt (2. Bild von rechts). Das Bild ganz links gibt dann den Blick auf den sauberen Abtragungsgrund frei.
Mukosektomie mit Multiband (Multiband-EMR)
Dieses Verfahren funktioniert ganz ähnlich wie die klassische Kappenmukosektomie, ist aber technisch etwas einfacher durchzuführen. Auch hier wird der abzutragende Bereich in eine auf der Spitze des Endoskops platzierten Kappe eingesaugt. Das eingesaugte Schleimhautgewebe wird nun durch Platzierung eines kleinen Gummibandes fixiert und damit quasi ein Pseudopolyp gebildet. Dieser kann nun problemlos mit einer dünnen Elektroschlinge abgetragen werden. Bei größeren abzutragenden Arealen kann dieser Prozess mehrfach wiederholt werden, bis das komplette dysplastische Barrettareal entfernt ist. Dabei ist wieder darauf zu achten, dass kein erkranktes Gewebe zwischen den einzelnen Abtragungsflächen verbleibt. Diese Technik ist in Händen eines erfahrenen Untersuchers sehr sicher und effektiv in der Behandlung des dysplastischen Barrett-Ösophagus.
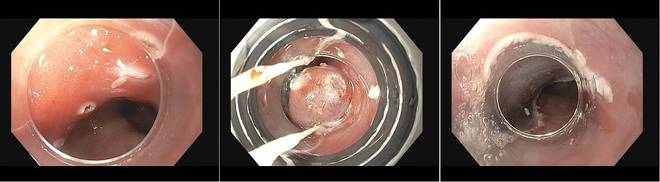
Das linke Bild zeigt eine Barrettschleimhaut mit einer HGIEN im linken oberen Bildrand. Zur besseren Abgrenzung zum umgebenden nicht-dysplastischen Barrett wurden zusätzlich kleine Markierungen in die Schleimhaut gesetzt. Im Zuge der Multiband-EMR wird nun ein Pseudopolyp gebildet (mittleres Bild). Das rechte Bild zeigt nun den Blick auf die saubere Abtragungsfläche. In diesem Beispiel sind mehrere Multibandabtragungen erfolgt, um eine entsprechend große Abtragungsfläche zu erhalten. Dabei sind auch alle zuvor in die Schleimhaut gesetzten Markierungen mit entfernt worden, womit sicher ist, dass das dysplastische Areal auch komplett erfasst wurde.
Endoskopische Submukosadissektion (ESD)
Im Unterschied zur endoskopischen Mukosektomie (EMR) können mit der speziellen Technik der ESD auch größere Areale im Ganzen (en bloc) entfernt werden. Dies führt im Vergleich zur EMR häufiger zur einer kompletten Entfernung des dysplastischen Areals und reduziert damit auch die Wahrscheinlichkeit für ein erneutes Auftreten erkrankten Gewebes. Zudem ermöglicht die en bloc-Resektion mittels ESD auch eine einfachere feingewebliche Untersuchung, die eine eindeutige Auskunft über die Tiefen- und Seitenausdehnung des dysplastischen Gewebes geben kann, was gerade bei Frühkarzinomen eine wichtige Rolle spielt. Diese Vorteile müssen allerdings auch den Schwierigkeiten, die die Technik mit sich bringt, gegenübergestellt werden. Die ESD ist eine technisch sehr anspruchsvolle Untersuchung, deren Untersuchungszeit deutlich länger als die einer EMR ist. Zudem ist die Verletzungsgefahr tieferer Wandschichten erhöht. Aus diesen Gründen sollte die ESD nur in Zentren mit großer Erfahrung durchgeführt werden.
Technisch läuft die ESD wie folgt ab: Zunächst werden die Ränder des zu entfernenden Bereiches markiert. Anschließend wird ein Sicherheitspolster aus einer speziellen Flüssigkeit in die Wand der Speiseröhre eingespritzt. Nun kann die oberflächlichste Schleimhautschicht kreisrund um das dysplastische Barrettareal durchtrennt werden. In dem wichtigsten Schritt folgt daraufhin die schrittweise Durchtrennung der Bindegewebsschicht (Submukosa) unterhalb des Areals und damit praktisch das Abschälen des gesamten zu entfernenden Gewebes. Für die Durchführung der Untersuchung werden spezielle Minaturinstrumente benutzt und jeder Schritt erfolgt unter Sicht.
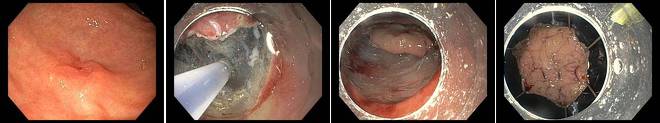
Auf dem linken Bild ist ein Frühkarzinom zu sehen. Nach Randmarkierung, Unterspritzen und kreisrunder Durchtrennung oberflächlichsten Schleimhautschicht erfolgt die schrittweise Durchtrennung der Submukosa (2. Bild von links). Das 2. Bild von rechts zeigt, dass das Frühkarzinom fast komplett bereits ab präpariert ist. Das rechte Bild veranschaulicht den en bloc Charakter der ESD-Technik. Dieses Gewebestück kann nun vollständig und im Ganzen feingeweblich aufgearbeitet werden.
In sehr speziellen Fällen kann mit dieser ESD-Technik auch die oberflächlichste Schleimhautschicht der Speiseröhre komplett ausgeschält werden.

ESD-Präparat eines Frühkarzinoms der Speiseröhre. In diesem Fall konnte der Krebs komplett entfernt werden und der Patient bereits 2 Tage nach der endoskopischen Entfernung bei Wohlbefinden nach Hause entlassen werden.
Die primäre Achalasie ist eine Erkrankung, die durch Untergang von Nerven entsteht, so dass eine ausreichende Erschlaffung des unteren Ösophagussphinkters und oder die gerichtete fortlaufende Peristaltik der Speiseröhre nicht mehr möglich ist. Insgesamt ist die Erkrankung mit 1-3 Neuerkrankungen pro 100.000 Einwohner pro Jahr relativ selten. Männer und Frauen sind gleich häufig betroffen und das Erkrankungsalter liegt meist zwischen 25 und 60 Jahren. Die eigentliche Ursache der Erkrankung ist weitestgehend ungeklärt; eine vorangegangene Infektion, die autoimmune Prozesse auslöst, wird aktuell diskutiert.
Hypertensiver unterer Ösophagussphinkter
Hierbei liegt eine Störung in Bezug auf die Erschlaffung des unteren Ösophagussphinkters vor, wobei die gerichtete Peristaltik im tubulären Ösophagus nicht gestört ist. Damit erfüllt diese Erkrankung nicht die Kriterien der Achalasie, die Behandlung ist aber oft ähnlich.
Diffuser Ösophagusspasmus
Diese Erkrankung ist äußerst selten (0,1/100.000) und durch nichtperistaltische, gleichzeitig an mehreren Stellen in der Speiseröhre auftretende Kontraktionen gekennzeichnet, die zum Teil spontan auftreten. Durch diese Kontraktionen kommt es zu einer Unterbrechung des Schluckaktes mit Schmerzen und gestörtem Weitertransport der Nahrung. Die Krankheitsentstehung ist bis heute kaum verstanden, es gibt jedoch Hinweise darauf, dass es über Stickstoffmangel in den Zellen zu einer Hemmung der Nerven kommt. Häufig liegt parallel eine gastroösophageale Refluxerkrankung vor, wobei hier noch kein Zusammenhang nachgewiesen werden konnte. Daten besagen, dass ein Teil der Patienten im Verlauf eine Achalasie entwickeln.
Jackhammer- und Nussknackerösophagus
Bei diesen Krankheitsbildern ist der Kontraktionsablauf im Sinne einer wellenförmigen Ausbreitung zum Weitertransport der Nahrung nicht gestört, allerdings verlaufen die Kontraktionen stärker und länger. Da der Nahrungstransport ungestört ist, ist das Gefühl der Dysphagie meist nicht vorhanden. Vielmehr beklagen die Patienten starke Schmerzen hinter dem Brustbein, manchmal mit Ausstrahlung in den Kiefer sowie in die linke Schulter, so dass die Abgrenzung zu kardial bedingten Schmerzen (Angina pectoris, Herzinfarkt) nicht immer einfach ist.
In der Abklärung einer möglichen Motilitätsstörung stellt die Magenspiegelung eine unverzichtbare Methode dar. In erster Linie können hiermit andere Ursachen der Symptome des Patienten ausgeschlossen werden. Zu denken wäre hier z.B. an eine Refluxerkrankung, einen Tumor, ein Zenkerdivertikel oder auch an eine sogenannte eosinophile Ösophagitis. Im Falle einer vorliegenden Motilitätsstörung sind aber zudem oft Auffälligkeiten der Peristaltik der Speiseröhre zu beobachten. Darstellen können sich eine fehlende Erschlaffung des unteren Ösophagussphinkters wie bei der Achalasie oder auch eine vermehrte Kontraktion der Speiseröhrenmuskulatur. Manchmal zeigen sich auch noch Nahrungsreste in der Speiseröhre als Hinweis für eine gestörte Transportfunktion des Ösophagus. Bei frühen Erkrankungsformen kann die Magenspiegelung aber auch einen scheinbar unauffälligen Befund erbringen. Die Magenspiegelung selbst ist für den Patienten durch die Gabe eines kurzwirksamen Schlafmittels ein schonendes Untersuchungsverfahren.
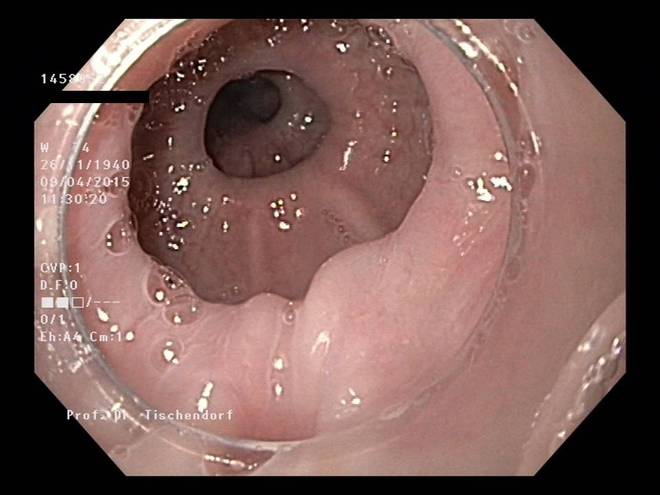
Charakteristisches Endoskopie-Bild bei einer Patientin mit einem diffusen Ösophagusspasmus. Hier finden sich korkenzieherartige Hyperkontraktionen der Speiseröhrenmuskulatur.
Manometrie
Die Manometrie ist ein Verfahren zur genauen Druckmessung der Speiseröhre. Hierbei wird eine sehr dünne Sonde in die Speiseröhre eingebracht, was in der Regel von den Patienten sehr gut toleriert wird. An der Sonde befinden sich je nach Hersteller-Modell verschiedene Sensoren, die bei den Schluckakten des Patienten die genauen Druckentwicklungen in allen Abschnitten des Ösophagus erfassen können und damit genauen Aufschluss über das Vorliegen und Art einer Motilitätsstörung geben können. Die Untersuchung dauert in der Regel weniger als 30 Minuten. Mittlerweile werden die Motilitätsstörungen der Speiseröhre nach der sogenannten Chicago-Klassifikation eingeteilt. Voraussetzung hierfür ist die Messung mit einer modernen High-Resolution Manometrie, was heutzutage den Goldstandard in der Diagnostik darstellt. Bei dieser hochauflösenden Manometrie ist durch die weicheren und flexibleren Katheter die Untersuchung für den Patienten weitaus angenehmer und zudem ist auch die Auswertung der Untersuchung für den Arzt einfacher und zugleich genauer. An unserer Klinik setzen wir routinemäßig die hochauflösende Manometrie ein und im Folgenden zeigen wir Ihnen charakteristische Befunde, die wir mit einer hochauflösenden Manometrie erhoben haben.
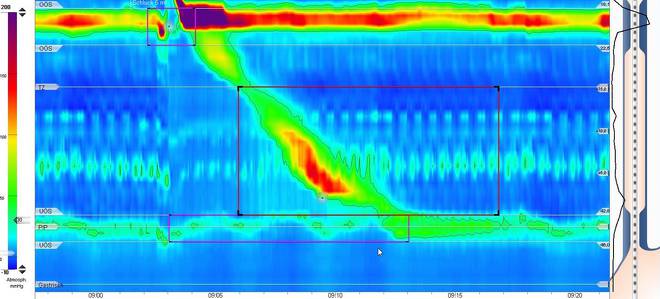
HR-Manometrie mit einem Normalbefund: Es kommt dabei eine regelrechte propulsive Kontraktion der Speiseröhre zur Darstellung mit adäquater Relaxation des unteren Ösophagussphinkters.
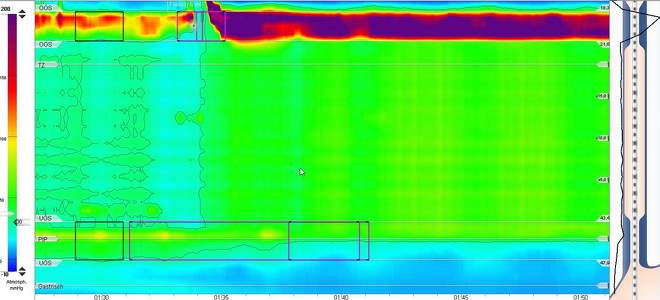
Hochauflösende Manometrie einer Achalasie im Stadium II: Augenfällig ist hierbei der erhöhte Tonus des unteren Ösophagusphinkters mit fehlender Erschlaffung sowie die fehlende Kontraktion der Speiseröhre.
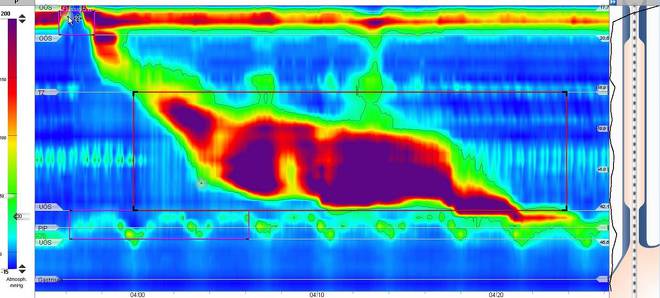
High-Resolution Manometrie eines Jackhammer-Ösophagus: Hier zeigt sich eine verbreiterte und monströs verstärkte Kontraktion der Speiseröhrenmuskulatur. Daher kommt auch der Name des Jackhammer-Ösophagus (=Preßlufthammer).
Ösophagusbreischluck
Bei diesem Untersuchungsverfahren trinkt der Patient schluckweise Kontrastmittel und die Verteilung/Verlauf des Kontrastmittels in der Speiseröhre und Magen wird mittels Röntgendurchleuchtung dargestellt. Dieses Verfahren gibt zum einen Auskunft über die Anatomie der Speiseröhre (z.B. weitgestellt) und zum anderen über die Transportfunktion in diesem Bereich. So können z.B. vermehrte Kontraktionen der Speiseröhre oder auch ein fehlender Übertritt des Kontrastmittels in den Magen dargestellt werden. Der Ösophagusbreischluck stellt eine ergänzende Untersuchung zur Manometrie dar.
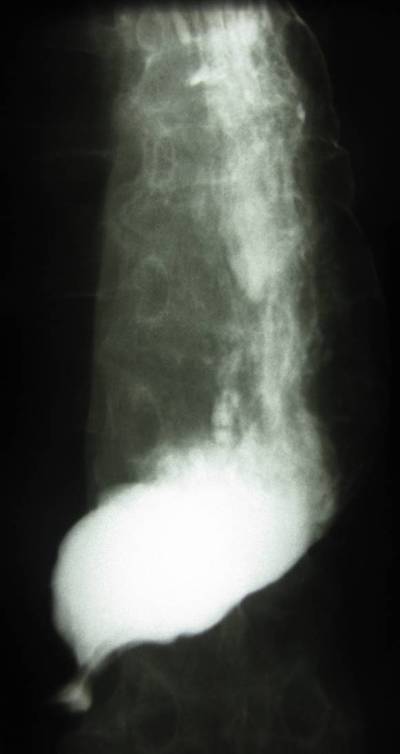
Im Breischluck findet sich der typische Befund einer Achalasie mit stehendem Kontrastmittel in der erweiterten Speiseröhre bei fehlender Erschlaffung des unteren Ösophagussphinkters.
Die medikamentöse Therapie spielt bei der Behandlung der hyperkontraktilen Motilitätsstörungen praktisch keine Rolle. Bisher gibt es kein Medikament, welches eine spezifische Wirkung auf den unteren Ösophaguspinkter entfaltet, welches zur Behandlung der Achalasie wünschenswert wäre. Ähnlich verhält es sich beim diffusem Ösophaguspasmus und auch dem Jackhammer-Ösophagus. Medikamente mit einer potentiell muskelentspannenden Wirkung wie z.B. Kalzium-Antagonisten sind in der Regel ohne Effekt.
Botox-Injektion
Die Injektionen von Botulinumtoxin spielen wenn überhaupt nur eine Rolle bei der Achalasie. Hierbei wird das Nervengift zur Lähmung der zur Erkrankung führenden Muskulatur im Bereich des unteren Ösophagussphinkters im Rahmen einer Magenspieglung eingespritzt. Dies ist technisch sehr einfach und ist mit praktisch keinerlei Nebenwirkungen verbunden. Der Grund, weswegen sich diese Behandlung nicht durchgesetzt hat, ist die nur kurz anhaltende Wirkung. In der Regel werden die Patienten nach 3 Monaten erneut symptomatisch. Diesen kurzfristigen Effekt kann man sich allerdings bei Frühformen der Achalasie zur Diagnosebestätigung zu Nutze machen. Zu Bedenken ist, dass eine wiederholte Botox-Injektion eine nachfolgende Myotomie erschweren kann.
Pneumatische Dilatation
Eine ernst zu nehmende Behandlungsform bei der Achalasie stellt die pneumatische Dilatation dar. Hier wird ein wassergefüllter Ballon im Rahmen einer Magenspiegelung an den Übergang zwischen Speiseröhre und Magen platziert und nachfolgend aufgeblasen. Durch den dadurch entstehenden Druck kommt es zu einer Zerreißung der erkrankten Muskulatur bei der Achalasie mit nachfolgender gewünschten Erschlaffung des unteren Ösophagussphinkters. Der Vorteil dieser Methode ist die technisch einfache Durchführung ohne Narkose und auch die langjährige Erfahrung mit dieser Technik. Bei Patienten mit anderen hyperkontraktilen Motilitätsstörungen als der Achalasie ist die Ballon-Dilatation ohne Nutzen und auch bei insbesondere jungen Patienten mit der Achalasie sowie dem Symptom Brustschmerz scheint diese Methode einer Myotomie unterlegen zu sein. Zudem sollte bei einem frühen Erkrankungsrückfall nach Dilatation an eine Änderung der Therapie hin zu einer Myotomie gedacht werden.
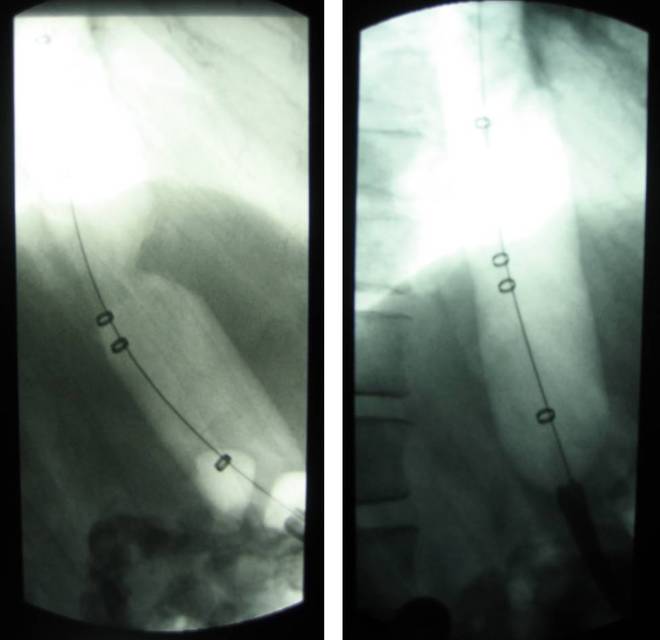
Im linken Röntgenbild zeigt sich der noch nicht ganz gefüllte Dilatationsballon bei einem Patienten mit Achalasie. Hier findet sich die Einkerbung des Ballons genau an der Stelle, an der der Ösophagus in den Magen übergeht. Im rechten Bild kommt es nach weiterem Füllen des Ballons zu einem Verstreichen der Einkerbung und damit Sprengung der erkrankten Muskulatur.
Heller-Myotomie
Bei der Heller-Myotomie handelt es sich um ein operatives Verfahren zur Behandlung der Achalasie, bei dem die ringförmig angeordnete Muskulatur des unteren Ösophagussphinkters bis in den oberen Anteil des Magens durchtrennt wird. In der Regel erfolgt diese Operation laparoskopisch („Schlüssellochtechnik“) und wird kombiniert mit einem Antirefluxverfahren zur Verminderung des postoperativen Refluxes. Bei der Achalasie liegen die langfristigen Erfolgsraten bei 85-90%. Problematisch sind insbesondere Patienten mit Achalasie Typ III, da hier auch eine Hyperkontraktion der Speiseröhre vorliegt und diese erkrankten Regionen mit der Heller-Myotomie rein anatomisch nicht erreicht werden können. Bei diesen Patienten und insbesondere allen Patienten mit einem diffusem Ösophagusspasmus und dem Jackhammer-Ösophagus stellt die POEM die einzige sinnvolle Therapieoption dar.
POEM
Die perorale endoskopische Myotomie (POEM) ist ein rein endoskopisches Verfahren zur Durchtrennung der erkrankten Muskulatur der Speiseröhre. Abgesehen davon, dass bei dieser Methode keine eigentliche Operation notwendig ist, kann bei dieser Technik die Länge der Myotomie (Durchtrennung der Muskulatur) frei bestimmt werden. Damit ermöglicht dieses Verfahren erstmals eine effektive Behandlung der hyperkontraktilen Motilitätsstörungen wie dem diffusem Ösophagusspasmus und dem Jackhammer-Ösophagus, für die es bisher keinerlei Therapiemöglichkeiten gab. Zudem ist die POEM auch bei der Achalasie äußerst effektiv. Die eigenen Erfahrungen sowie auch die bisher veröffentlichten Studien sprechen von einer Erfolgsrate um die 90%. Im Vergleich zur laparoskopischen Myotomie scheint die objektivierbare postinterventionelle Refluxrate etwas höher zu sein, im klinischen Alltag macht sich dies aber nicht bemerkbar. Möglicherweise liegt das an der Schonung der natürlichen Antirefluxbarriere durch die POEM im Gegensatz zur laparoskopischen Heller-Myotomie. Nicht zu vergessen ist, dass die POEM eine technisch anspruchsvolle Behandlungsmethode ist und nur an spezialisierten Zentren angeboten wird bzw. werden sollte. Herr Professor Dr. med. J. Tischendorf, Chefarzt der Klinik, hat bereits vor vielen Jahren als erster der Region die Technik der sogenannten peroralen endoskopischen Myotomie (POEM) etabliert und führt alle Eingriffe persönlich durch.
Technisch läuft die POEM wie folgt ab: Zur Auftrennung der Schichten der Speiseröhre wird zunächst oberhalb des zu behandelnden Muskelgewebes eine Kombination aus Wasser und einem bläulichen Färbemittel eingespritzt. Mit einem speziellen Miniatur-Messer wird die oberflächlichste Schleimhautschicht über eine Strecke von etwa 1,5-2cm eingeschnitten. Nachfolgend kann dann ein Tunnel innerhalb der weichen Bindegewebsschicht der Speiseröhrenwand bis ca. 2cm über den gastroösophagealen Übergang hinaus geschaffen werden. Die Länge des Tunnels wird je nach individuellem Krankheitsbild des Patienten unterschiedlich lang gewählt und ermöglicht dem Untersucher den freien endoskopischen Blick und damit auch Zugang zur Muskelschicht der Speiseröhre. Nun kann in dem entscheidenden Untersuchungsschritt die Ringmuskulatur kurz unter halb des Schleimhauteinschnitts bis unterhalb des gastroösophagealen Übergangs durchtrennt werden. Die Technik der POEM ermöglicht dabei das Millimeter-genaue Arbeiten unter Sicht. Abschließend wird die kleine 1,5-2cm lange Öffnung der Schleimhaut wieder mittels Metall-Clips verschlossen. Diese Metall-Clips sind sehr klein und fallen nach Tagen/Wochen ab und verlassen den Körper auf natürlichem Weg.
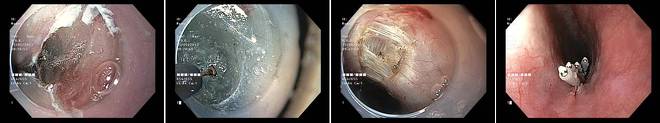
Diese Bildreihe zeigt Ihnen exemplarisch die entscheidenden Schritte bei einer POEM bei einem Patienten mit Achalasie. Zunächst wird die oberflächlichste Schicht der Speiseröhre über eine kurze Strecke eröffnet (linkes Bild). Das 2. Bild von links zeigt die Präparation des Tunnels innerhalb der Bindegewebsschicht der Speiseröhrenwand. Das 2. Bild von rechts gibt den Blick auf die Muskelstränge der Speiseröhre frei, die nachfolgend gezielt durchtrennt werden können. Im rechten Bild ist die mit kleinen Metallclips wieder verschlossene Öffnung der Schleimhaut dargestellt.
Durch die sehr enge Kooperation mit den erfahrenen Fachärzten für Hämatologie und Onkologie des MVZ Hämatologie und Onkologie Würselen können wir unseren Patienten für alle bösartigen Erkrankungen sowie auch die Erkrankungen des Blutes eine komplette und zeitnahe Diagnostik bzw. Therapie anbieten.